医学界新聞プラス
[第4回]深部感覚障害には,どのように感覚入力をするのですか?
『回復期リハビリテーションで「困った!」ときの臨床ノート』より
連載 堀野勇輝
2022.06.17
回復期リハビリテーションで「困った!」ときの臨床ノート
回復期リハビリテーションを適切に行うためには,患者さんの全体像を把握することが必要不可欠です。『回復期リハビリテーションで「困った!」ときの臨床ノート』では,症例把握の「型」として,7つのステップをルーティンに行うことを推奨しています。回復期リハビリテーション病棟での実際の症例を挙げながら,若いセラピストがよく遭遇する悩みや疑問点について丁寧な解説がなされるため,臨床現場を体感するかのような読み応えがあります。
「医学界新聞プラス」では,本書が推奨する7つのステップを理解できるよう,総論から症例検討までを全4回にわたってご紹介します。
症例
ステップ1 年齢・性別・身長・体重
症例 57歳,男性,身長170 cm,体重67.3 kg,BMI 23.3
※年齢による予後の差は?
ステップ2 診断名・現病歴・既往歴
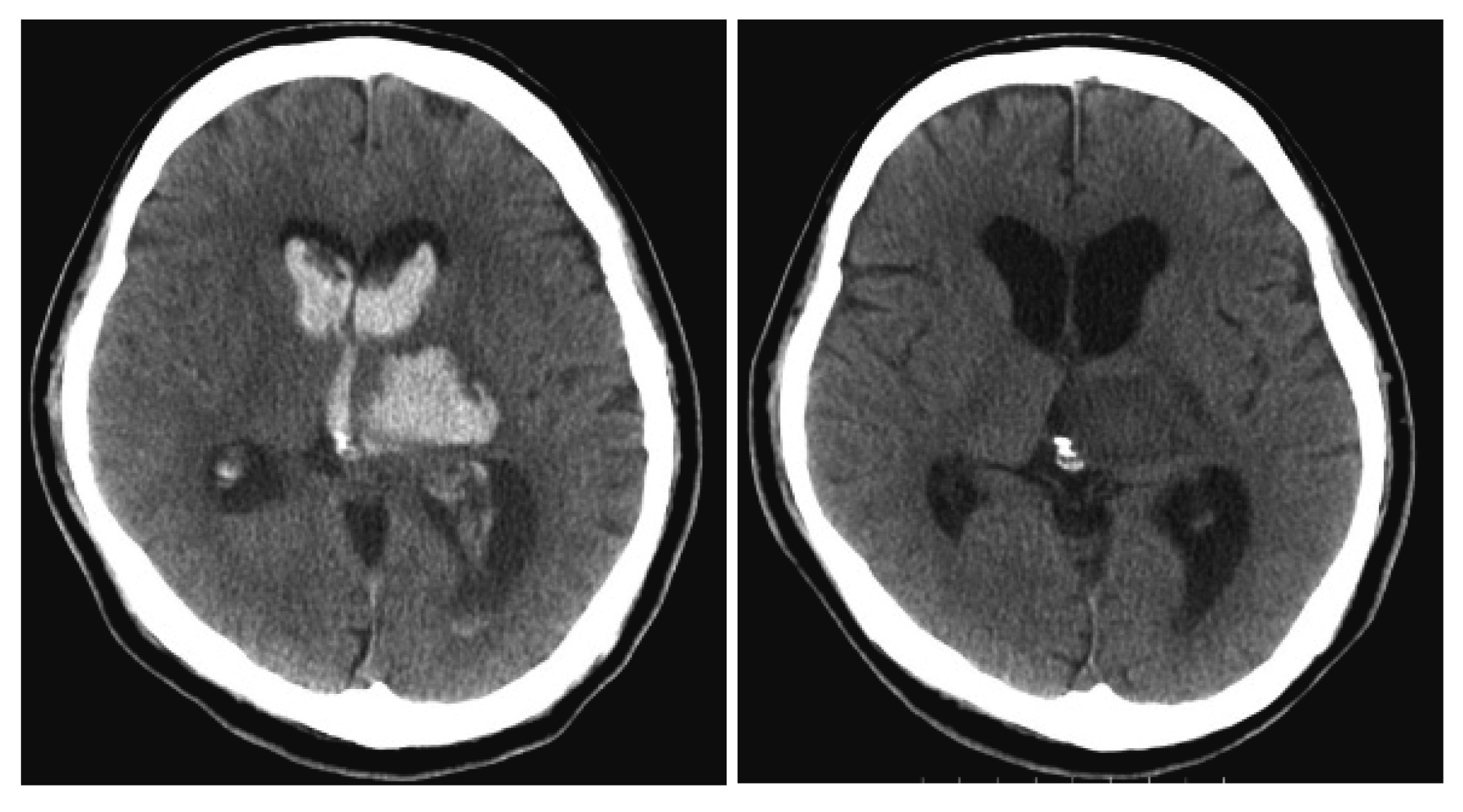
診断名 左視床出血
※出血部位や出血量により症状や予後が異なる.
現病歴 2月22日左視床出血を発症.徐々に具合が悪くなり,2月23日に救急搬送.到着時JCS 100,血圧262/161 mmHg,右片麻痺あり.頭部CT上,左視床出血,脳室穿破を認め,同日両側脳室ドレナージ術を施行.術後も意識障害が遷延し,2月27日気管切開術を施行.右片麻痺,感覚障害,嚥下障害などが残存しており,4月1日にリハビリテーション目的のため当院に入院となった.
※発症時から転院までの神経学的所見の変化を把握する.
既往歴 ウイルス性髄膜炎(幼児期;治癒),高血圧
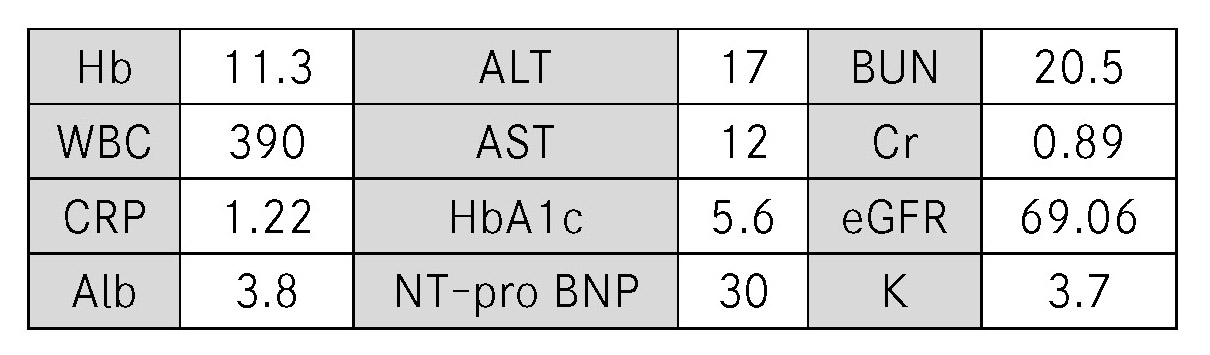
ステップ3 医学的検査所見
画像所見
採血結果
ステップ4 服薬状況
ファモチジン(消化性潰瘍治療薬),ドキサゾシン(降圧薬:α1遮断薬),アゼルニジピン(降圧薬:Ca拮抗薬),アジルサルタン(降圧薬:アンジオテンシンⅡ受容体拮抗薬),トリクロルメチアジド(利尿薬),酪酸菌(整腸薬),モサプリド(胃腸機能調整薬),ウルソデオキシコール酸(胆石溶解薬),ピコスルファートナトリウム(下剤)
ステップ5 運動機能,精神心理・認知機能の評価(第38病日)
運動機能
※入院前の機能を把握する.
・JCS 2
・FBS:19点
・BRS:Ⅱ—Ⅱ—Ⅳ
・感覚:麻痺側表在・深部感覚重度鈍麻
※運動麻痺,感覚障害の程度を確認する.
・SIAS:40点
・SIAS—M(1—1A,3—3—3)
・歩行は長下肢装具使用して全介助
精神心理・認知機能
※認知機能低下,リハビリテーションの意欲(+).
・MMSE:12点
・リハビリテーションに対する意欲はある.性格は穏やか.
・抑うつ傾向:なし
社会的側面
・妻と2人暮らし(妻は週3回パート)
※妻の介護力を評価する.年齢も比較的若く,退院後の生活の検討が必要である.
・職業:システムエンジニア
ステップ6 入院前ADL,退院時に必要な能力
・入院前ADL:全自立
・公共交通機関:利用あり
・住宅環境:集合住宅の7階,エレベーターあり,玄関に段差あるが手すりなし
・退院時に必要な移動能力:屋内杖歩行見守り,屋外杖歩行介助
※退院後の生活を把握し,妻による介護が望める場合は,介助~見守りでの歩行獲得が必要である.
・退院時に必要なIADL:車の乗り降り
ステップ7 リスクに関する医師の指示・コメント
水頭症の術後であり,意識障害がみられるため,動作時の転倒に対する危険認識や麻痺側の管理に気をつけましょう.

先輩のワンポイントアドバイス
下肢の運動麻痺はありますが,下肢の伸展機能は保たれていますね.立位での麻痺側下肢での支持ができない原因は運動麻痺ではなさそうです.
立位や姿勢の制御に必要となる感覚機能について考えてみましょう.
1)姿勢・運動における深部感覚の役割とは?
深部感覚のうち,姿勢保持や運動には手足の相対的な位置(位置覚)や運動の方向(運動覚)を認識する運動感覚が特に重要な機能になります.
深部感覚が障害されることによって関節の位置や運動方向,筋の出力の程度などの知覚が難しくなります.そのため随意性が良好であっても,深部感覚障害により失調様の運動障害がみられたり,立位時に麻痺側下肢の伸展保持が困難になったり,反対に過剰な伸展運動をすることがあります.
2)実際にどのように介入しているのか?
人は,対象物を直接手で触らず,物を通して触った際にも,対象物の硬さや質感を感じることができます(例:ペンを持ち,ペン先で物に触れても硬さがわかる).この理由は,ペン先に作用する物体からの反力が,ペンを通して指先に伝わるからです.このことは,リハビリテーションにも当てはまります.麻痺側股関節・膝関節が屈曲していると,床からの反力が下肢,体幹へと伝わりません.しかし,長下肢装具を使用することにより,中枢部である股関節や体幹は,床反力や荷重の情報を知覚することができます.
長下肢装具を用いて足関節・膝関節を固定した状態での立位練習を実施することにより,足底からの荷重感覚入力,股関節や体幹に対する抗重力位での感覚が入力され,適切な抗重力筋活動を引き出すことが可能となります.中枢部への感覚入力を実施することにより,姿勢制御の改善を図ることができます.
3)他に介入する際に注意する点はどこか?
深部感覚に対する介入の一例を述べましたが,他に視覚的な代償が必要となる状況もあります.深部感覚の障害に対し,身体の位置関係や姿勢を視覚的に補う方法です.姿勢鏡を使用し,鏡による外部情報から目的とする姿勢・動作を修正,学習し,徐々に視覚の代償(外部への意識)から身体内部への意識で制御できるように練習を進めていきます.

「わかった!」後の臨床プラン
感覚入力にはさまざまな方法があるのですね.また,姿勢鏡のような外部へ意識を向ける代償的アプローチをしても,最終的には身体(内部)への意識によって姿勢やアライメントを制御できるようにすることが必要だとわかりました.
ご指導,ありがとうございました.
参考文献
1)芳賀信彦:感覚入力への介入による運動リハビリテーション.計測と制御56:199-203,2017
2)舩坂依里:麻痺側下肢関節の深部感覚障害により立ち上がり動作が困難であった脳血管障害片麻痺の一症例.関西理学11:123-129,2011
回復期リハビリテーションで「困った!」ときの臨床ノート
症例把握をルーティン化すれば、もう困らない。自分なりの「型」を身につけませんか?
<内容紹介>カルテ、検査値、画像、そして目の前にいる患者さん。いったい、どこから何を読み取ればよいのしょうか? どうやって優先順位をつければよいのでしょうか?本書で紹介する7つのステップにそって情報を整理すると、患者さんを的確に把握でき、するべきことが見えてきます。本書は、回復期リハで直面する「困った!」を症例ベースで取り上げ、解決までの道筋を示します。さあ、自分なりの臨床判断の「型」を身につけませんか?
目次はこちらから
タグキーワード
いま話題の記事
-
人工呼吸器の使いかた(2) 初期設定と人工呼吸器モード(大野博司)
連載 2010.11.08
-
連載 2010.09.06
-
事例で学ぶくすりの落とし穴
[第7回] 薬物血中濃度モニタリングのタイミング連載 2021.01.25
-
寄稿 2016.03.07
-
連載 2016.07.04
最新の記事
-
医学界新聞プラス
[第2回]食道胃接合部にみられる病変 (4)色調の変化があるもの
『内視鏡所見のよみ方と鑑別診断——上部消化管 第3版』より連載 2024.05.03
-
医学界新聞プラス
[第2回]心不全薬の使い方と使い分けをざっくり教えてください
『医学界新聞プラス 循環器病棟の業務が全然わからないので、うし先生に聞いてみた。』より連載 2024.05.03
-
医学界新聞プラス
[第2回]経皮的エタノール注入療法(PEIT):肝
『IVRマニュアル 第3版』より2024.05.03
-
医学界新聞プラス
[第4回]脆弱性骨盤骨折
『クリニカル・クエスチョンで考える外傷整形外科ケーススタディ』より連載 2024.04.26
-
医学界新聞プラス
[第3回]わかりやすく2つの軸で分類して考えてみましょう
『心理社会的プログラムガイドブック』より連載 2024.04.26
開く
医学書院IDの登録設定により、
更新通知をメールで受け取れます。