出生前診断について ― 血液検査で赤ちゃんの染色体異常がわかるNIPT ―
2023年01月25日(水曜日)そもそも何のために出生前診断をうけるのでしょうか。
おなかの赤ちゃんに重大な病気があり、生まれてすぐに手術や処置が必要な場合はあらかじめその病気のことが分かっていれば十分な準備をして出産することができます。適切な分娩方法(帝王切開か経腟分娩か)を選べるメリットや、生まれた赤ちゃんを産科から小児科、小児外科、小児心臓外科等 他科にスムーズな引継ぎができます。赤ちゃんの病気や異常をあらかじめ知っておくことにより、病気や異常に対する向き合い方や心の準備をすることができます。ただ、出生前診断ですべての赤ちゃんの病気がわかるわけではありません。今月はこの出生前診断についてざっくり見ていこうと思います。
1.先天異常の原因
妊娠したら誰もが元気な赤ちゃんが生まれることを望んでいますが、実際は生まれた赤ちゃんの3~5%に先天異常が発生します。20人~30人に一人は何らかの異常をもって生まれてきます。生まれつきの異常、先天性疾患は形の異常(形態異常)と臓器などの働きの異常(機能異常)があります。先天異常には非常に多くの種類があり、形態異常は特徴的なものは超音波検査でわかりますが、生まれてみないとわからない異常もあります。
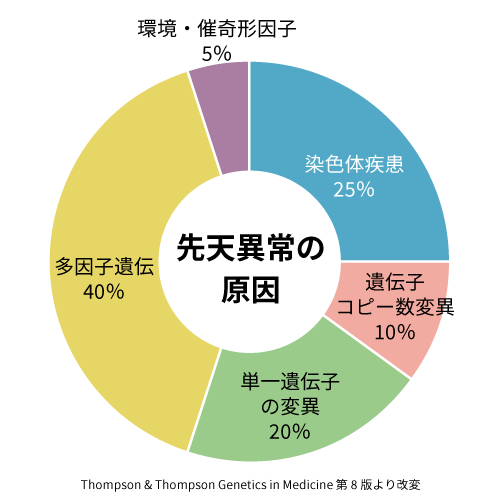
先天異常の要因は多岐にわたりますが、下図のように染色体異常によるものは全体の1/4です。
単一遺伝子の変異による先天異常は1つの遺伝子の変化により発症する病気でフェニルケトン尿症やメープルシロップ尿症など新生児のスクリーニング検査でわかる疾患や筋ジストロフィー、マルファン症候群などがあります。
先天異常の原因のなかで一番多い多因子遺伝による先天異常は、実際病気を発症する頻度が3~5%と言われており、残りの95~97%は遺伝子異常があっても病気を発症しません。口唇・口蓋裂、先天性心疾患、消化管閉鎖、胎児水腫や遺伝性水頭症などがこの部類に入ります。
2.染色体とDNA
DNA(デオキシリボ核酸)は遺伝に関係する物質で、次の4つの化合物(塩基)からできています。
(A)アデニン
(T)チミン
(G)グアニン
(C)シトシン
AとT、GとCが対になり、糖とリン酸でできた細長い紐のような構造物(ストランド)をつないで二重らせんの形のDNAを構成します。対になった塩基の配列が、どのようなたんぱく質をつくるかという情報の設計図となります。
DNAは細胞の核の中にあり細かく折りたたまれて染色体を形作りますが、一部は核の外(細胞質)にあるミトコンドリアと呼ばれる細胞内器官にも存在します。
DNAの長い二重らせんのなかには遺伝情報がコード化されている部分があり、この領域を遺伝子と呼んでいます。ヒトの遺伝子は2万個以上あると言われており、それらは細かく折りたたまれて染色体に格納されています。細胞が分裂するときはDNAの二重らせんがほどけて、まったくおなじDNAを複製します。

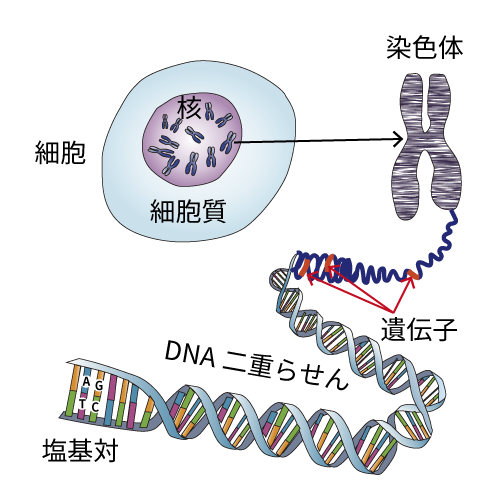
ヒトの染色体は46本あり、そのうちの44本は常染色体と言われ、2本ずつ同じ染色体がペアになってくっついています。残りの2本は性染色体で女性はX染色体が2本、男性はX染色体とY染色体をもっています。ペアになってくっついている同じ染色体は相同染色体といわれ、精子と卵子はそれぞれ相同染色体の片方だけの23本しかないため受精して受精卵になったときに完全な46本の染色体をもちます。
3.染色体疾患について
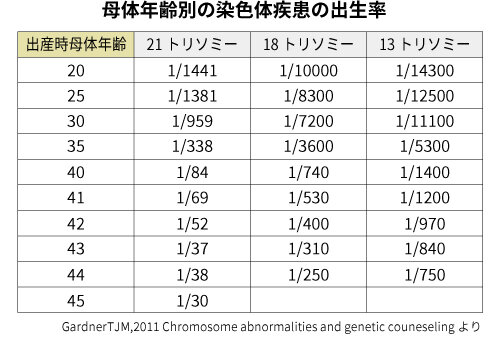
染色体の数の異常による疾患で多いものは21番目の染色体が1本多い21トリソミー(ダウン症候群)です。これは卵子の減数分裂(46本の染色体が23本になるときの分裂方法)の際、21番目の染色体がくっついたままで分離しないため精子と受精した際に21番目の染色体が3本できることにより起こります。年齢が上がると不分離の確率が増えるため、高齢妊娠では21トリソミーが増加します。ダウン症は21トリソミーによっておこる疾患群で、運動や知的な発達が遅れたり先天心疾患などの病気が合併することがありますが、その程度は一人ひとりで異なり、ほとんどの人は学校生活や社会生活を送っています。
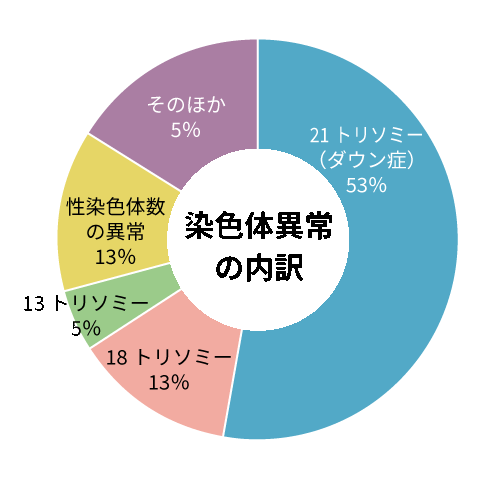
18番目の染色体が1本多い18トリソミーは子宮内で胎児の発育が遅れ、95%は妊娠経過中に流産や死産になるといわれています。生まれてきても生後2か月までに半数が死亡、1年生存できるのは10%と言われています。90%に先天性心疾患が合併し、運動や知的な発達の遅れや成長の遅れも見られます。小児慢性特定疾病に認定されており、手厚いサポート体制があります。
13番目の染色体が1本多い13トリソミーの95%は流産や死産になるといわれています。心臓や神経系、消化器系に複数の合併症をもっていることが多く、出生した場合も1年生存できるのは約10%と言われています。小児慢性特定疾病に認定されており、手厚いサポート体制があります。
性染色体はX染色体とY染色体があり、XXが女性、XYが男性となりますが、性染色体の数の異常にはX染色体が3本のXXX(トリプルX症候群、スーパー女性)やXXY(クラインフェルター症候群)があり、XXXは女性、XXYは男性で特に大きな症状もなく、染色体検査をしないとわかりません。男性の場合は無精子症等で不妊の原因となるため不妊症として検査を受けてXXYが判明するケースが多いです。このほか本来2本あるX染色体が1本しかない(45X)ターナー症候群は低身長と卵巣からの女性ホルモン分泌が少ないかほとんどないための無月経や不妊が特徴です。低身長に対しては成長ホルモンの投与で改善され、卵巣機能不全に対してはホルモン治療で正常な卵巣の発育を助けることができます。知的障害はありません。
4.出生前診断について
出生前診断には非確定検査と確定検査があります。
非確定検査は超音波検査や血液検査などの、胎児にとって安全な方法ですが、異常があるかどうかの可能性を調べる検査ですから、確定診断はではありません。母体血清マーカー(クアトロテスト)、コンバインド検査(超音波検査と血液検査を組み合わせて判断)、NIPT(無侵襲的出生前診断、母体血胎児染色体検査)などがあります。非確定検査で陽性(異常)が出た場合、診断を確定するためには確定検査を行う必要性があります。
確定検査はお腹から子宮内に針を刺して羊水を採取する羊水検査と将来胎盤になる部分から絨毛細胞を採取する絨毛検査の2つがあり、どちらも胎児由来の細胞から胎児の染色体や特定の遺伝子の検査をすることができます。ただ、子宮の中の胎児がいるスペースに針を入れるため、羊水検査では0.3%、絨毛検査では1%に流産が起こります。
胎児染色体の検査方法
|
クアトロ検査 |
コンバインド検査 |
NIPT |
絨毛染色体検査 | 羊水染色体検査 | |
| 非確定/確定 | 非確定検査 | 確定検査 | |||
| 実施時期 | 15~18週 | 11~13週 | 10~22週 | 11~15週 | 15週以降 |
| 検査内容 | 採血のみ | 採血と超音波検査 | 採血のみ | 絨毛穿刺 | 羊水穿刺 |
| 目的の疾患 |
21トリソミー |
21トリソミー |
21トリソミー |
ほぼすべての染色体異常 |
ほぼすべての染色体異常 |
| 21トリソミーに対する感度 | 80% | 75~83% | 99.1% | 100% | 100% |
| 検査の安全性 | 非侵襲的(安全な検査) | 流産率1% | 流産率0.3% | ||
| 特徴 |
ダウン症候群の80%以上を検出 |
精度が高い | 切迫流産、流産、出血、破水、母体の膀胱等を損傷するリスクあり | ||
5.NIPT(Non-Invasive Prenatal Testing: 無侵襲的出生前検査 母体血胎児染色体検査)
妊娠しているお母さんの血液中には胎盤由来のDNAの破片が浮遊しています。胎盤は遺伝学的には胎児と同じであるため、このDNA断片を調べて胎児の性別や遺伝性の病気を診断する方法が開発されてきました。近年高速で遺伝子の配列を解読できる装置が開発されたため浮遊DNAの解析が容易になりました。NIPTはこれを用いてお母さんの血液のなかに流れ込んだ胎盤由来のDNAの断片の遺伝子配列を解読し、何番目の染色体に由来するかを判定し、その結果を集計して赤ちゃんの染色体数に異常がないかどうかを調べる検査です。現在わが国でのNIPTの対象疾患は21トリソミー(ダウン症候群)、18トリソミー、13トリソミーの3種類です。10~20mlの採血で行います。
NIPTを受ける対象となる妊婦さん
原則として赤ちゃんに染色体異常(21トリソミー(ダウン症)、18トリソミー、13トリソミー)がみられる可能性が通常より高いと考えられる次のような方ですが、最近は染色体異常の可能性が低い方でも不安の強い方にもおこなっています。
- ・高年齢の妊婦
- ・母体血清マーカー検査で胎児の染色体異常の可能性が高い場合
- ・超音波検査で胎児の染色体異常の可能性が高いと考えられる場合
- ・以前に染色体異常の赤ちゃんを妊娠した妊婦さん
- ・妊婦もしくはパートナーのいずれかが均衡型ロバートソン転座(染色体異常はあるが、症状はなく見た目も正常)をもっている場合
- ・上記には該当しなくても不安が強い方
ただ、これらの方々は必ずしもNIPTを受ける必要性があるわけではありません。
検査を受ける前に
NIPTを受けることを希望される妊婦さんとそのパートナーに対しては、まず遺伝カウンセリングをうけていただき、出生前検査についての十分な情報提供を受け、理解をしていただいた上で希望があれば検査をうけていただきます。
検査結果はでるまでに1~2週間を要し、「陽性」、「陰性」、「判定保留」のいずれかで報告されます。
検査結果によれば予期しない結果(妊婦さん自身の染色体異常や悪性腫瘍など)が判明する場合があり、このことを十分理解していただいた上で検査をうけていただくことになります。

検査結果が「陰性」の場合
赤ちゃんに21トリソミー、18トリソミー、13トリソミーの染色体異常がみられる確率は0.01%で非常に低いですが0ではなく、10,000人に一人は陰性でも病気がみられることがあります。
検査結果が「陽性」の場合
検査結果が陽性の場合に実際に胎児に染色体異常がある確率を陽性的中率といいます。陽性的中率は年齢や疾患によって異なり、年齢が高いほど陽性的中率が高く(21トリソミーの場合40歳で95%、35歳で80%、30歳で45%)、若い妊婦さんは陽性的中率が低い傾向にあります。
「陽性」の結果が出ても赤ちゃんに何も異常がないケースがあるため、陽性の場合は指定医療機関で遺伝カウンセリングを受けていただき、確認のため羊水検査などの確定検査を受けるかどうかを考えていただきます。
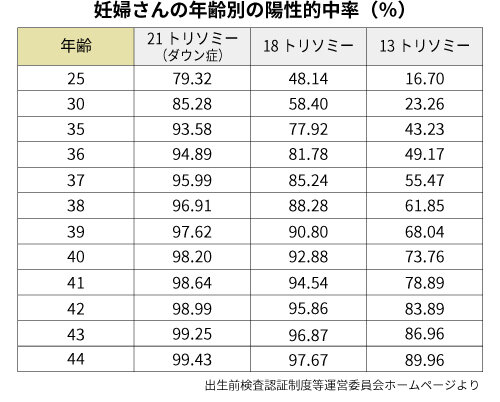
検査結果が「判定保留」の場合
検査を受けた方の0.3~0.4%の確立で判定保留があります。母体血液中の胎児DNAの濃度が低い場合や母体の病気(母体の染色体異常、子宮筋腫や悪性腫瘍)によって判定保留がでることがあり、この場合に再度NIPTを再検査するか、確定診断の羊水検査をするか、NIPTでの検査をあきらめるかを選択します。
当院ではNIPTを希望される妊婦さんとパートナーの方にはまず検査前のカウンセリングをうけていただきます。カウンセリングは通常、第2・第4水曜午後3時~4時に行っており、担当医師は産婦人科部長 清水美代です(要予約)。
NIPTの検査でわかる疾患や、検査結果によって起こりうる状況について十分理解していただいた上で妊婦さんとパートナーの方が検査に同意された場合に採血をします。
結果が「陽性」や「判定保留」の場合は当院と連携している三菱京都病院の遺伝カウンセリング外来で臨床遺伝専門医による遺伝カウンセリングをうけていただくことになります。
【費用について】
NIPTは保険が使用できない自費検査です。検査前のカウンセリング料金は初診で5,000円、再診で3,000円です。NIPT検査費用は税込み14万3,000円となります。この価格は予告なく改定する場合があります。
産婦人科・周産期センター
 ポスト
ポスト